放眼亞洲,胃癌仍是沉重的醫療負擔。而高品質的內視鏡檢查,是提高胃癌存活率的關鍵。
根據衛福部國健署發布的「癌症登記及死因統計」,台灣每年逾四千人新診斷胃癌、兩千多人死於胃癌,死亡率在十大癌症中排名第九。
為降低胃癌發生率,2026年起國健署補助45至74歲民眾終身1次「糞便抗原檢測胃幽門螺旋桿菌服務」,以儘早阻斷胃癌的病程發展。
不僅台灣加強胃癌癌前病變監測,亞太消化系醫學會(APAGE)也在同一年發表胃癌早期發現與處置指引。
這份發表於《Gut》的指引是由亞太消化系醫學會 (APAGE) 委託專案小組完成,他們針對亞太地區的胃癌前病變進行系統性文獻回顧,範圍涵蓋多個資料庫(包含PubMed、Cochrane Library與Embase),經過多輪投票,達成28項共識。
指引指出,內視鏡監測扮演關鍵角色,能將早期胃癌患者的五年存活率大幅提升至90%以上。原因在於慢性萎縮性胃炎、胃黏膜腸上皮化生與胃黏膜異型增生等胃癌前病變,在病程發展的潛伏期內幾乎沒有症狀,只能透過內視鏡達到早期發現與治療。
高品質內視鏡檢查指引:
應使用高畫質白光內視鏡,有系統地評估整個胃黏膜,減少觀察死角。檢查過程涵蓋十二指腸、胃竇、胃角、胃體、賁門等重要解剖位置。
建議上消化道的內視鏡檢查時間至少7分鐘,檢查時間與萎縮性胃炎、腸化生及胃部腫瘤性病灶的檢出率呈正相關。
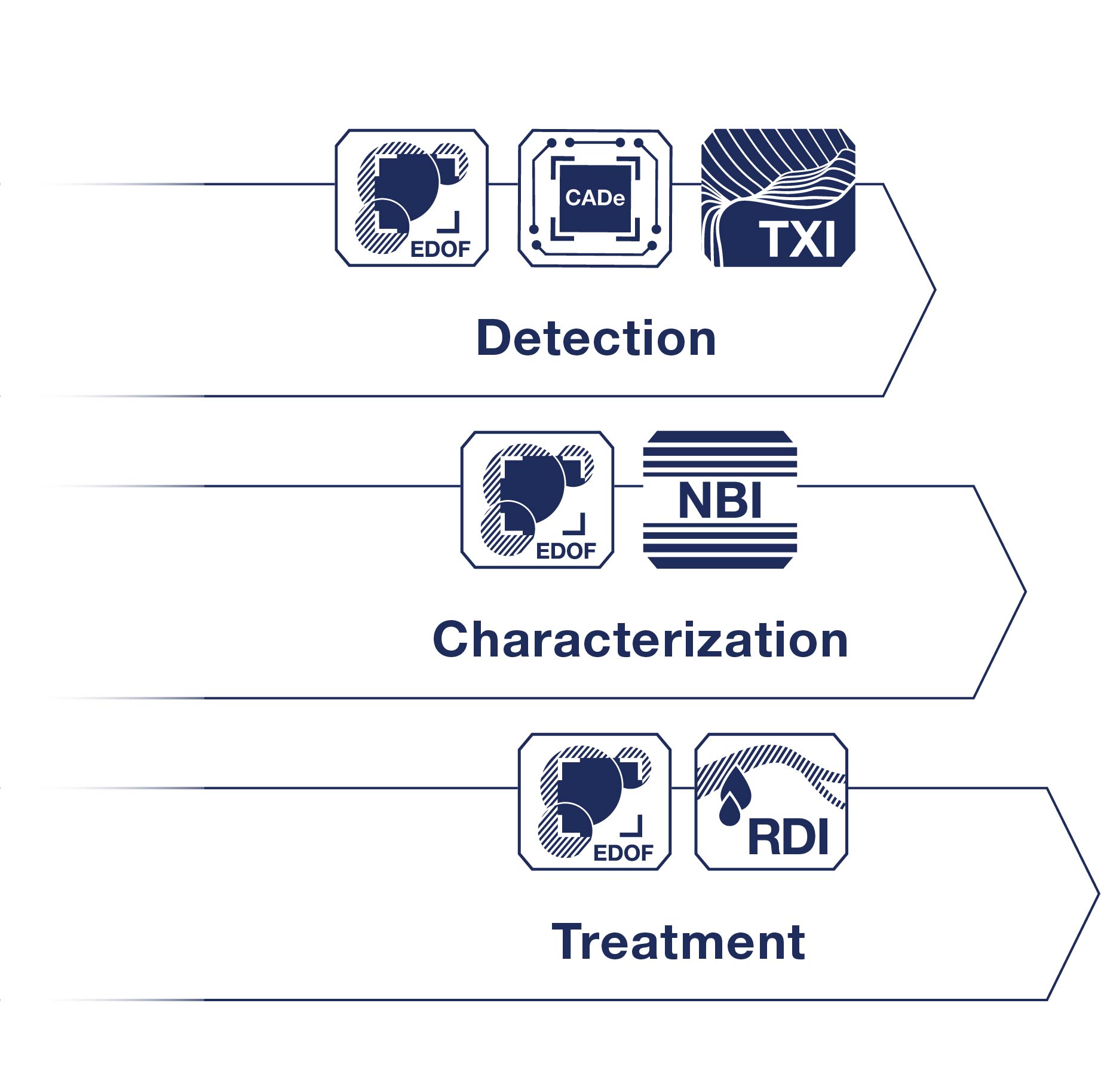
強烈建議在常規白光內視鏡之外,搭配影像增強技術來改善黏膜細節的可見度,例如窄頻影像 (NBI),藉此顯著提升腸化生(GIM)區域的對比度與檢出率。紋理色彩增強影像(TXI)則能夠增加胃癌前病變與早期胃癌病灶的可見度,縮短診斷時間。
當白光內視鏡下發現可疑的局部腫瘤性病灶時,應進一步使用高畫質影像增強技術,最好搭配近焦觀察功能,結合NBI評估病灶是否有明確邊界,以及不規則的微血管或微表面結構,藉此精準區分早期胃癌與非癌病變。
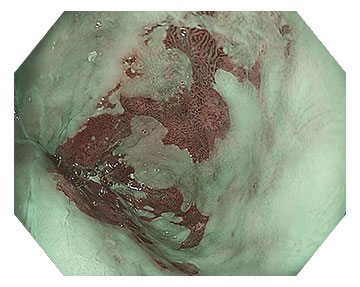
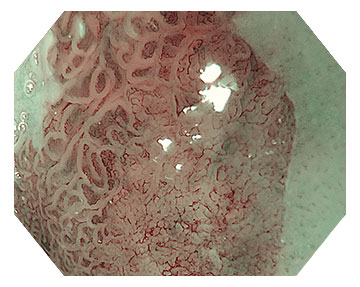
善用商業化的AI輔助上消化道內視鏡系統來監控攝影紀錄、減少檢查盲點,研究已證實AI輔助有助於標準化胃部檢查並提升早期胃癌的診斷率。
為達到最佳的黏膜可見度,建議檢查前讓患者服用或於檢查中沖洗黏液溶解劑(如 simethicone、1% N-acetylcysteine)及蛋白質分解酶(pronase),以清除胃壁表面的黏液與泡沫,效果將優於單純水洗。
胃癌前病變處置指引:
對於肉眼可見且確診為異型增生(Dysplasia)的病灶,建議執行內視鏡整塊切除(en bloc R0 resection)並密集追蹤。不建議對單純的腸化生進行內視鏡消融或切除。
強烈建議對有胃癌前病變者,以及胃癌患者的「一等親」進行幽門螺旋桿菌的篩檢與除菌治療,以降低病程惡化與罹癌風險。
除非有明確適應症,否則不建議常規且長期使用質子幫浦抑制劑(PPIs)或鉀離子競爭性胃酸抑制劑(P-CABs),因長期使用可能增加罹癌風險。此外,也不建議常規使用非類固醇消炎止痛藥(如阿斯匹靈)或抗氧化劑做為單純預防胃癌的手段。
醫療人員應衛教患者建立健康的生活型態,包含戒菸、節制飲酒、減少高鹽與加工肉品攝取、多吃新鮮蔬果並保持規律運動,上述都對降低胃癌發生率有顯著幫助。