移植自體血管的冠狀動脈繞道手術,效果比心導管好很多,但不屬於一線治療手段。內、外科減重介入亦有次序之差,侵入性較低的ESG定位類似心導管,是BMI40以下肥胖族群可優先考慮的療法。
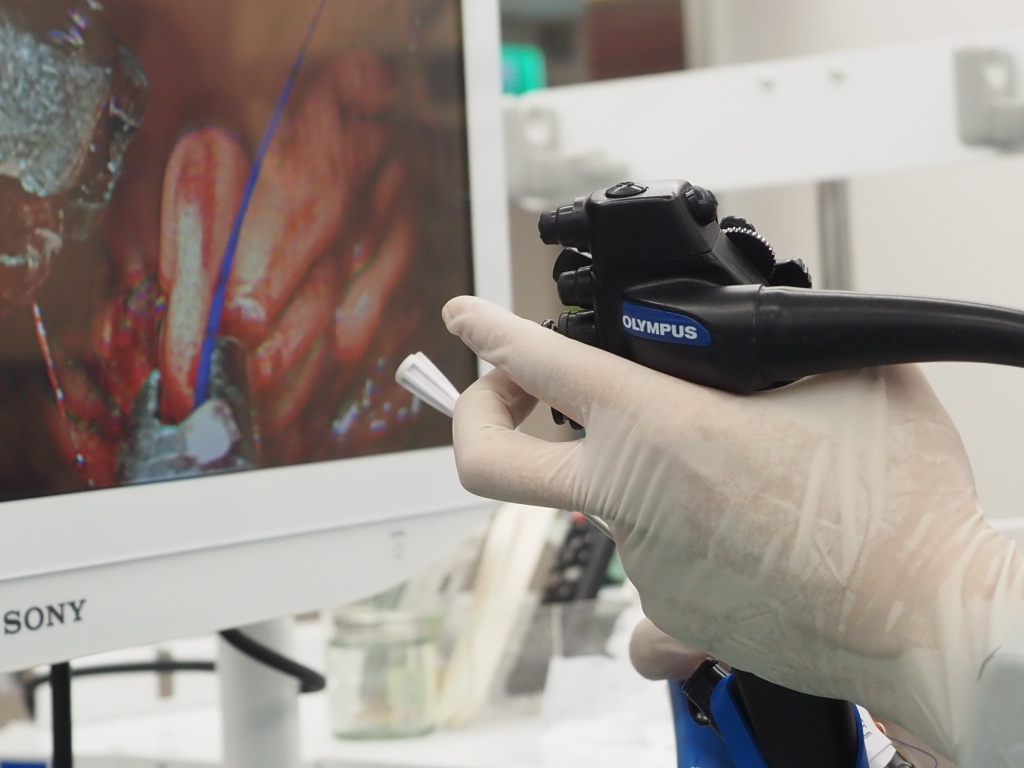
雅丰纖境腸胃科診所院長鄭以勤將胃縫線系統接上內視鏡,緩緩由林先生的口腔深入到胃部。林先生體重140公斤,胃袋體積龐大,鄭以勤從胃底開始摺疊、縫合胃壁,比平均多用了一捲縫線。
縫合近一個小時,林先生的胃如同十公分寬的「衣袖」,胃容量少了七成。這是內視鏡袖狀胃成形術(ESG),藉由縮小胃容量減緩食物排空,達到減重效果。因為沒有傷口,坊間也稱ESG為「無痕胃拉提」。
今年,美國胃腸內視鏡協會(ASGE)將包含ESG在內的「肥胖與代謝型內視鏡療法」列為2024年內視鏡醫學的重要進展之一。其中因ESG的風險較小、成效佳,在學術研究、臨床上特別受到矚目。
ESG介入五年後,減重率出爐

從臨床角度來看,ESG填補了減重治療的「空缺」--對於BMI不到40、飲控效果不佳,還不符合外科手術標準的肥胖族群來說,免動刀的ESG是實證有效的輔助療法。
根據長期追蹤研究,ESG五年內的體重減輕率為12%,伴隨肥胖而來的高血壓、糖尿病和脂肪肝都得到改善。許多研究也發現,ESG搭配俗稱瘦瘦針的受體促效劑(GLP-1 RA)能達到更佳的減重效果。
鄭以勤指出,兩者合併治療能減下總體重的25%,接近胃繞道手術的減重率,風險卻遠低得多,「ESG還沒有死亡案例,全球都沒有,不只是台灣。」而外科手術如胃袖狀切除、胃繞道手術都屬於永久的器官改造與重建,死亡率約千分之一。
所以,外科手術不被列為減重第一步。依照健保給付標準,患者的BMI至少要達到37.5,或達到32.5合併糖尿病、高血壓,在減重門診接受過半年的飲食運動指導,甚至經過身心科會診,才能夠安排。
與之相比,ESG不會造成器官損失,甚至是「半可逆」。ESG術後一週較為難受,症狀包括噁心、腹痛或嘔吐,亦有微小機率併發胃出血。若無法忍受術後腸胃不適的感受,3個月內還有轉圜餘地。
鄭以勤表示,在胃黏膜隨縫線癒合前,就有機會將縫線剪開、恢復原狀。
ESG治療減少不適的關鍵技術
熟練的執行技巧,搭配先進的影像設備,多少能縮短ESG治療後不適的天數。縫合過程中,鄭以勤不時改變手持內視鏡的方向,藉此少縫一圈縫線、避免將胃縫得太緊。此外,高解相力的影像設備也讓他下針下得更篤定。
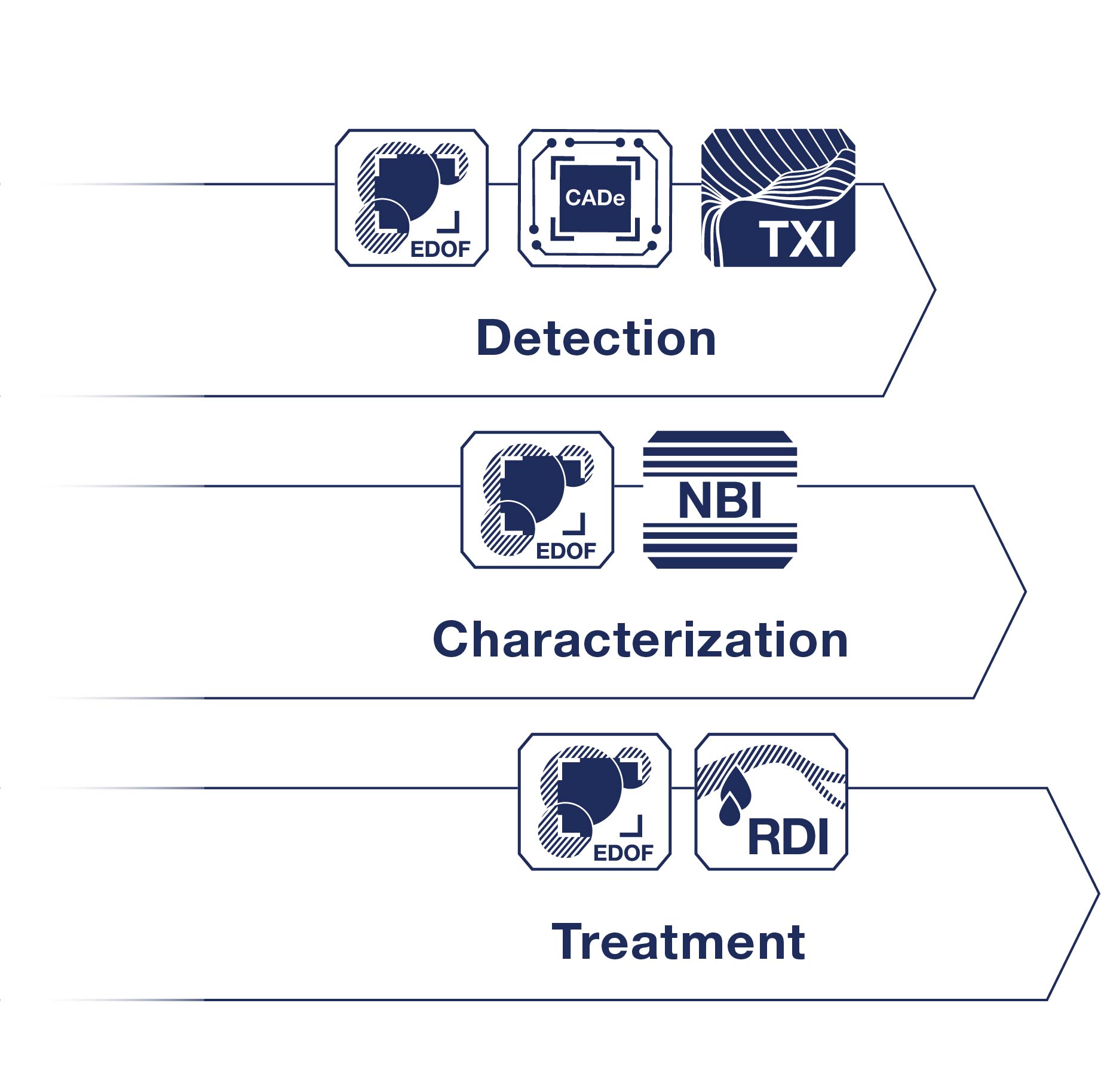
鄭以勤解釋,胃縫合至部份區域,影像畫面會因陰影轉暗,再加上外掛的縫線裝置遮擋視線,可能讓ESG執行經驗較少的醫師感到吃力。若使用OLYMPUS EZ1500內視鏡系統和XZ1200胃鏡,則沒有這項困擾,因其內建擴展景深(EDOF)的光學技術,不必頻繁調整焦距就有清晰全景。
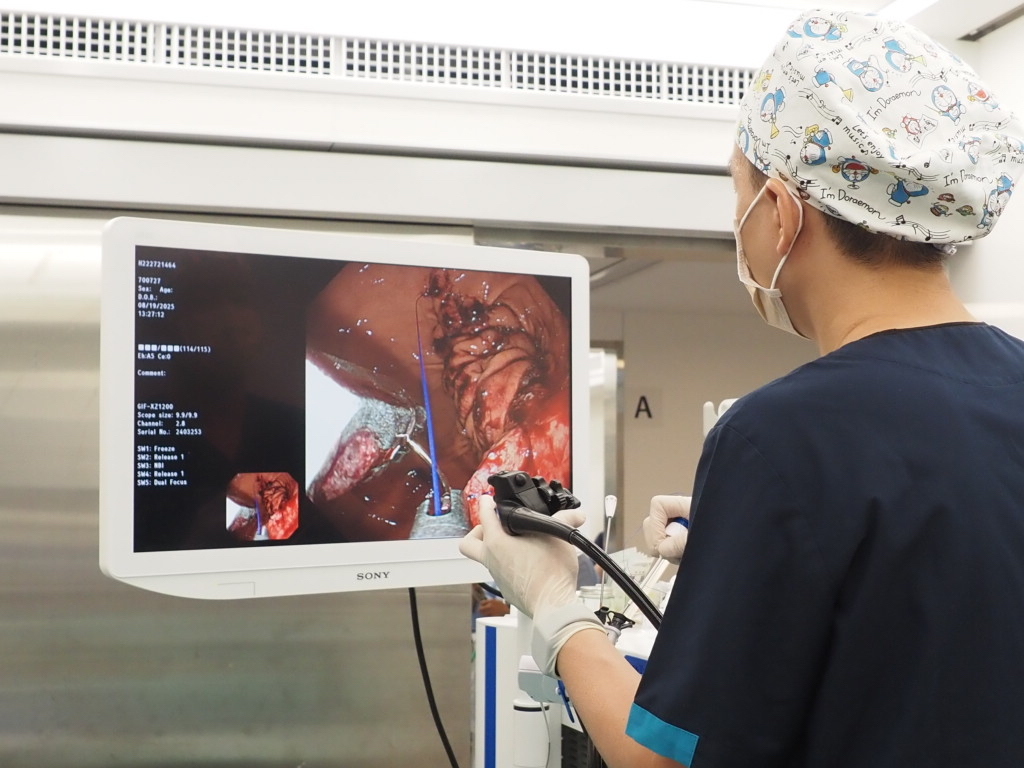
然而,成功的醫療介入只是拼下一塊重要拼圖,受術者的心態、行動依然左右減重的成效。鄭以勤術前與林先生討論減重目標、溝通ESG的效果與風險時也極力澄清--減重治療的重點從來不在一勞永逸。
「不論減重藥物還是內外科的減重治療,真正要影響的還是行為,」鄭以勤強調,矯正飲食習慣才是長久之道;如果沒有飢餓感,卻維持暴飲暴食的習慣,胃部縫線仍然會脫落、撐大胃部,「甚至要接受第二次縫合。」
隨著醫療科技的進步,對抗肥胖的「武器」更多元、安全性也提升;但是,復胖的可能性並未消失。深度改造生活型態,維持飲食、作息的正常與高頻率的運動,彷彿老生常談卻是永恆不變的法則。