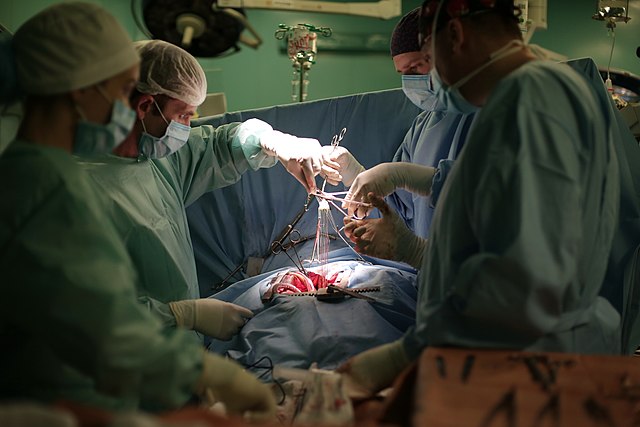
日本ESD仰賴玻尿酸維持操作空間;高雄榮民總醫院大腸直腸外科則以無針注射、雙打水機優化流程,在不同醫療生態下發展出屬於台灣的臨床解方。
想像以頭部控制130公分長、易彎曲的刀子,如何完美達成削蘋果皮的任務?高雄榮民總醫院大腸直腸外科主任許詔文以此形容「內視鏡黏膜下剝離術」(ESD)的技術難度。
乍聽如不可能的任務,高榮大腸直腸外科多位醫師做到了。經過十年的團隊實作、反覆修飾執行細節,加上設備與器械的輔助,他們熟練剝離2公分以上早期腫瘤。連最刁鑽、內視鏡高機率打結(looping)的肝彎曲部位都能解決。
最重要的是,病灶的切緣乾淨平整,有利於病理診斷、病灶復發的機率更低。高榮統計2013至2023年間,367位患者的完整切除率達99.3%,併發症比率僅2.1%。綜合臨床成果與術後滿意度,高榮ESD團隊得到SNQ國家品質標章的肯定。
學習隔山打牛
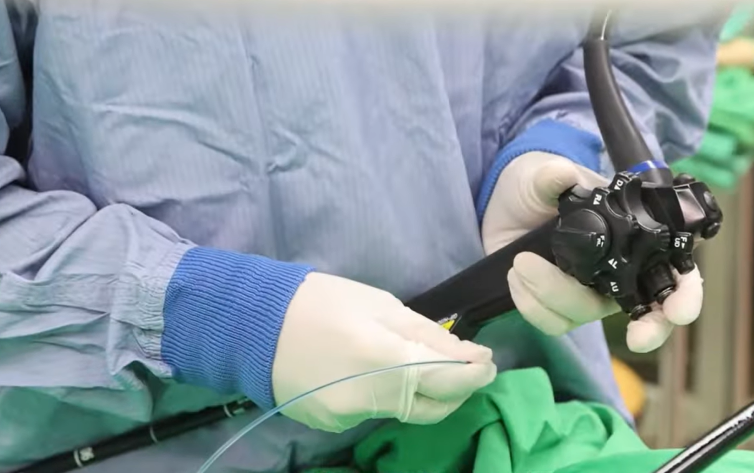
「ESD這種手術超難,手感跟我們外科醫師熟悉的腹腔鏡手術,全然不可同日而語,」許詔文指出,透過內視鏡操作電刀、切開厚度僅公釐的黏膜後進行剝離,整個過程都像「隔山打牛」。
因為在內視鏡鏡頭的拍攝畫面外,舉凡推進方向、鏡身是否打結,只能靠內視鏡傳導的觸覺回饋來幫助判斷。白話文叫做「手感」,他解釋,「操作手感很難描述,需要天分,否則內視鏡在腸子裡打圈你也不知道。」
ESD剛入門時,許詔文發覺在滑溜溜的腸子內,光要拍出好照片就不是易事。為此他大量瀏覽日本大師的臨床影像,包括體外操作畫面。鑽研過程發現日本醫界主流是操縱130公分的內視鏡,與台灣不同,進而認識「短縮插入法」這套基本功。
根據工藤進英教授的著作《大腸內視鏡插入法--軸保持短縮插入法》,大腸鏡在體內呈「直線化」狀態,即內視鏡進入不到60公分就抵達盲腸時,醫師能體會到最明顯的「手感」。這時只要微幅轉動鏡身,便能靈活帶動腸鏡前端。

短縮插入法是ESD操作穩定的基礎,許詔文表示,大腸的腸壁非常薄,若內視鏡操控不穩定,一不小心就會造成穿孔。為穩固這項基礎實力,高榮舉辦多屆全國性內視鏡研習會,透過豬腸模擬實作,引導年輕醫師練習內視鏡插入法與操控性。
台日起點不同,ESD各有特色
ESD源於1990年代的日本,臨床適應症主要為大於2公分的扁平腫瘤、部分為低度惡性腫瘤。
過去,外科醫師遇到第一期(T1)大腸癌,多半建議開刀切除該段腸道。如今醫師若評估腫瘤型態能藉內視鏡切除乾淨、確認沒有侵犯淋巴與血管,且腫瘤細胞分化良好,就有機會免除腸段切除手術。
微創術式的進展讓患者多了新的選擇。許詔文統計,近五年120個T1腸癌病例中,有高達三分之二的患者接受ESD,不需另外開刀,且復發率為零。隨著ESD執行經驗的累積,台灣醫療團隊也衍生出有別於日本的本土解方。
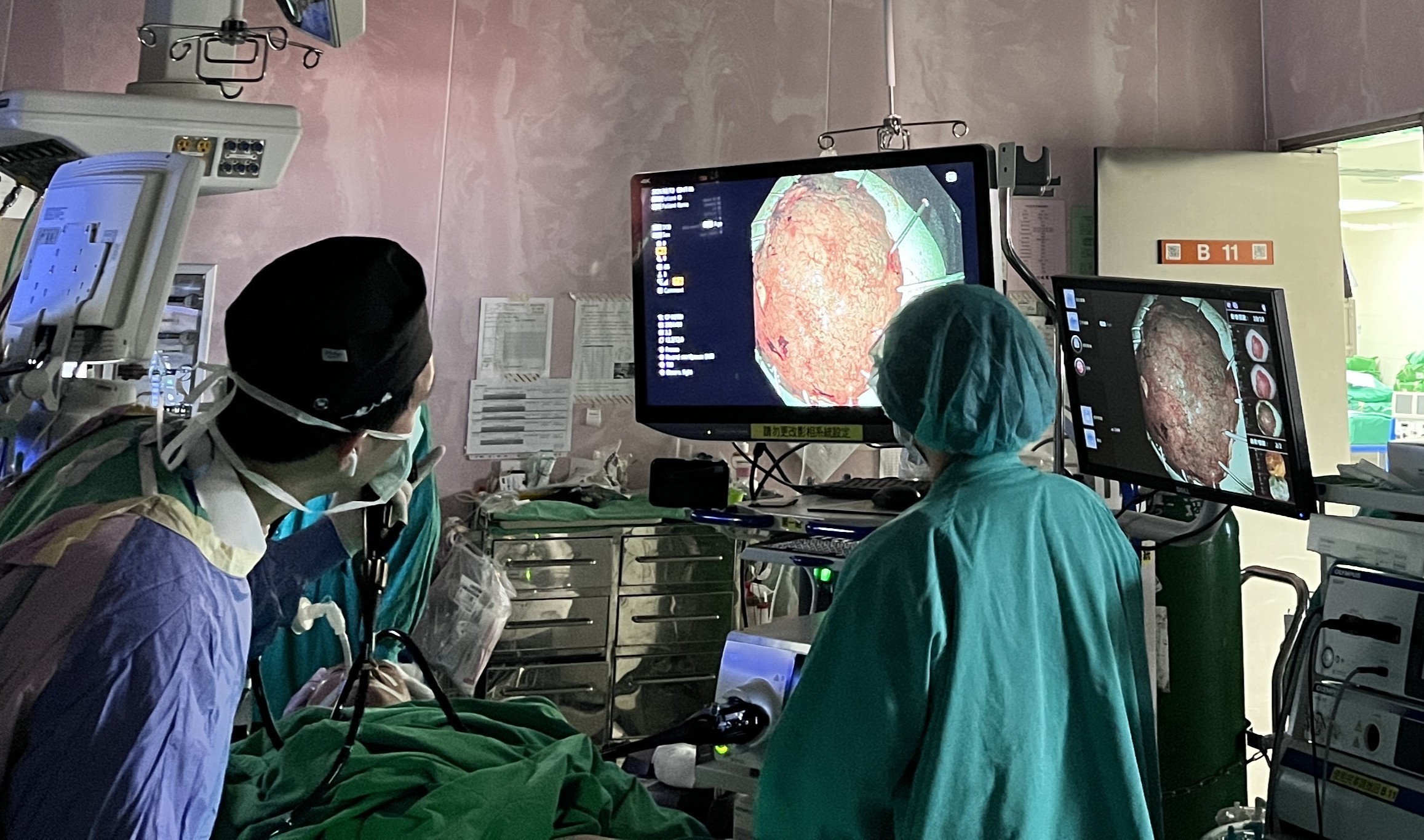
台灣、日本醫療生態的痛點與解法大不相同。日本醫師習慣在黏膜下層注射黏稠的玻尿酸,藉此讓病灶持久地鼓脹,創造更好切割的空間;台灣並未引進用於ESD的玻尿酸,而是以生理食鹽水墊高病灶。
然而生理食鹽水溢散的速度較快,剝離未完成,病灶就可能回歸扁平狀。為此,技術師得抽出電刀、換上注射針打水,緊急抽換器械不僅延長手術時間,技術師也容易被針扎傷。
「無針注射法」於是成為雙贏解法。許詔文團隊採用OLYMPUS Dual Knife J,這款結合注射功能的電刀能夠「一刀到底」快速切割。切割過程中,許詔文負責一台沖洗腸道的打水機,保持視野清晰,專科護理師許喬惠負責另一台與Dual Knife J搭配的打水機,在病灶漸漸塌陷時注射食鹽水。
「無針、雙打水機」的機制加速剝離程序,兩人默契十足,不需互相提醒,剝離2-3公分的病灶只需30-40分鐘便大功告成。
構思、復盤 外科醫師一鏡入魂
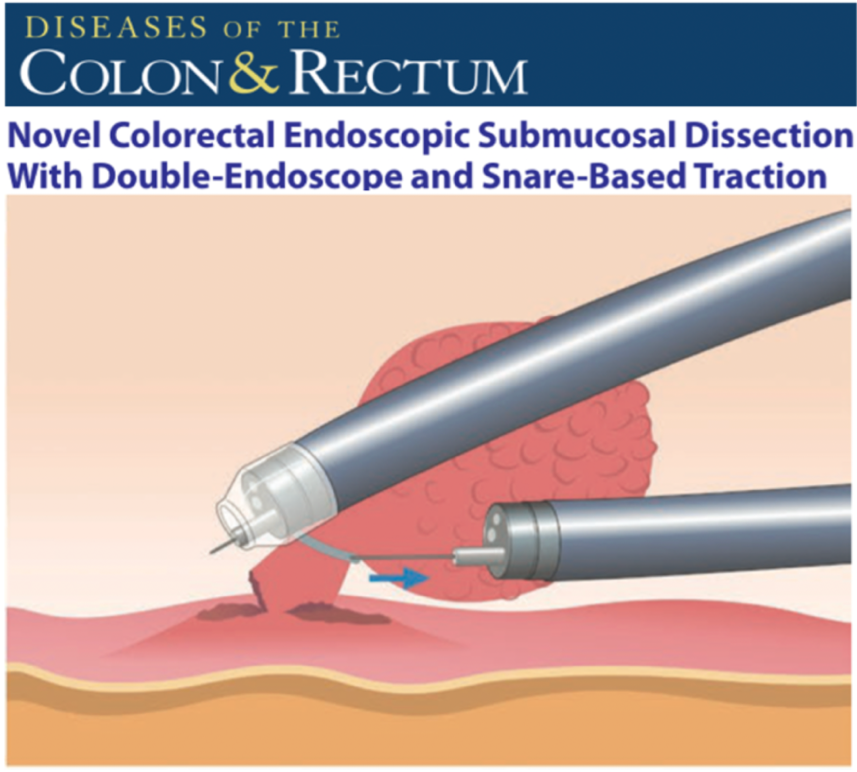
ESD正處於百花齊放的階段,光是鑽入黏膜下層的牽引方式就有數來種,包括一次採用兩支內視鏡,一支作支點維持黏膜掀開的張力,另一支進行切割的做法;許詔文團隊最善用牙線線圈合併止血釘的組合牽引病變。

自2012年開始接觸ESD,許詔文四處和高手切磋,曾前往日本癌症研究中心東病院,跟隨池松弘朗醫師進修大腸鏡的內視鏡治療。在台灣IRCAD舉辦的ESD研習營中,ESD開創者——齊藤豊醫師與豊永高史醫師亦親自指導他內視鏡的握法、身體姿勢和右手出刀的技巧。
「以鏡會友」成為許詔文的日常,他的內視鏡知音——嘉義基督教醫院胃腸肝膽科主治醫師周莒光,早上五點就收到許詔文針對ESD拋出的議題,即使許詔文飛往日本家庭旅遊,都不忘與周莒光分享手術心得。
每一篇ESD論文,都是思考、交流、復盤與鍛鍊的結晶。許詔文累積上百例病人的體內外錄影,反覆查看是為了精進下一次的手術策略。就連到美國探親,他都將報廢的內視鏡帶在身邊,以保持「手感」。
在他的手術帽上繡著「一鏡入魂」的字樣,精準執行內視鏡治療只是表面意義,如今看來,另一層引申義是他因內視鏡治療燃起的熱情、因熱情而震盪的職業生涯。