診斷早期食道癌最有效的方式是胃鏡檢查,但在傳統胃鏡下,食道癌的扁平病灶很不明顯,要偵測早期癌較為困難,只有約六成的把握。因此通常需要配合窄頻影像NBI(Narrow band imaging)的內視鏡,畫面中異常黏膜會以棕色呈現,增加早期癌的偵測率。
NBI是以濾光器濾掉紅光,並窄化頻寬限於藍光(415 nm)及綠光(540 nm)。調整過的光源在穿透淺層的黏膜時,因藍光被血紅素吸收,黏膜表面微血管得到突顯;綠光則因穿透較深,可見較深層的血管。由於腫瘤組織會增加血管性、改變血管型態,故窄頻影像可鑑別血管型態的腫瘤病變,及預測腫瘤侵犯深度。
找到病灶後該如何治療呢?
一旦發現病灶,經切片檢查確定有早期癌或者是癌前病變,就必須積極接受治療。在食道癌初期診斷出來,接受完整的內視鏡切除,五年存活率超過90%,且五年的局部復發率或遠端轉移的機率也少於5%。
在過去,食道切除重建手術是最直接的治療方法,但全食道切除是龐大的外科手術,除了對病患負擔較大之外,術後併發症也不少。
因此內視鏡(胃鏡)切除治療,特別是內視鏡黏膜下剝離術(ESD)已經是現在早期癌病變的首選!
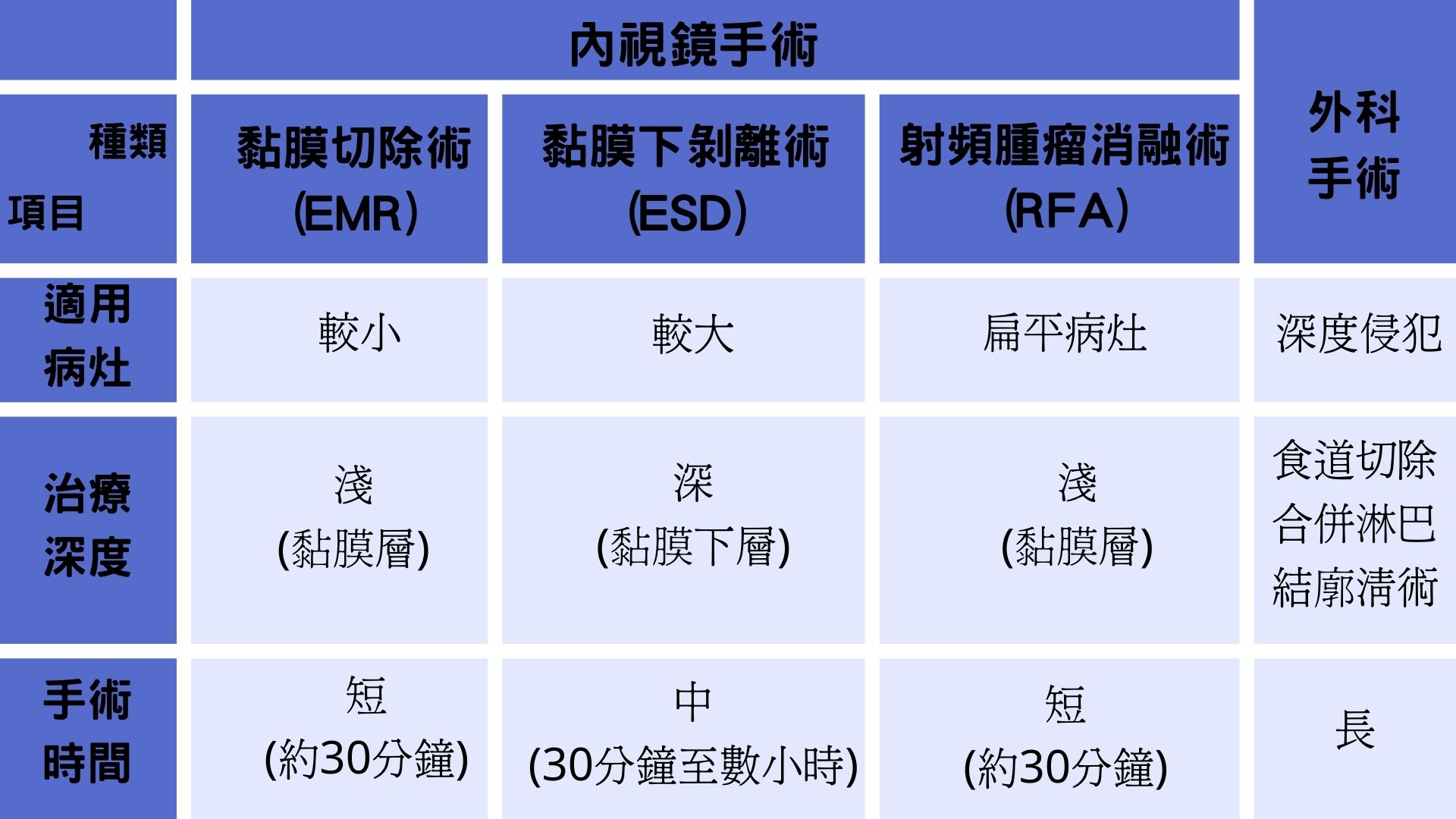
內視鏡黏膜下剝離術ESD對於黏膜層的病變有約莫九成的治癒率,而對於已侵犯到黏膜下層的食道癌也有一部分能夠治癒。另外還有內視鏡黏膜切除術(EMR)以及內視鏡射頻腫瘤消融術(RFA),這三大類內視鏡手術,適用於不同大小、型態的病灶。
以下是各項手術的比較表格
食道癌算是死亡率很高的癌症,台灣食道癌的平均5年存活率只有12-15%。一旦轉移至淋巴、肺部或其他遠端器官,5年存活率不到5%,早期診斷還是治療食道癌最重要的法則!
📕推薦書籍: 超前攔截, 癌症止步: 終結消化道早期癌
Q&A
1.我該幾歲開始接受胃鏡檢查?
醫師回答:
需綜合評估家族史及本身風險,若已驗出幽門螺旋桿菌、長期使用菸酒檳榔,或家人有胃癌病史,風險較高。目前健康檢查在台灣很普遍,內視鏡的包套檢查也不貴,即使沒有症狀也可以考慮接受檢查。
2.食道癌的內視鏡手術有什麼風險及併發症?
醫師回答:
手術中:食道癌的內視鏡手術目前是以ESD(內視鏡黏膜下剝離術)為主,ESD要注意出血性的風險以及食道破裂的風險。食道破裂的話,可能會有氣體漏到縱膈腔或是皮下,目前做內視鏡的氣體通常是用二氧化碳,人體比較容易自行吸收,只要修補破孔就沒問題。至於出血,通常會在當下用內視鏡治療儀器止血。
手術後:若食道癌面積很大,在傷口癒合過程可能產生食道狹窄的風險。所以針對大面積的食道癌患者做內視鏡治療,會使用類固醇減少食道狹窄的機會。若真的有食道狹窄的狀況,也可以用氣球擴張術撐開狹窄處。
3.什麼樣狀況的患者無法接受內視鏡治療?
醫師回答:
食道內視鏡治療可能會有出血性的風險,所以凝血功能不好的病患比較不適合;不適合做胃鏡檢查的病患都沒辦法接受內視鏡治療。
目前內視鏡治療更加先進,常常搭配麻醉進行。然而部分患者的身體條件不適合中重度的深層麻醉,若麻醉太淺又可能導致中途甦醒,增加手術風險。這類病患的困難度更高。
4.食道癌病人在內視鏡術後要特別注意什麼?如何照護?
醫師回答:
食道癌的內視鏡治療術後因為有傷口,剛做完不能吃太硬的食物(例如骨頭)以及刺激性食物(例如咖啡、辛辣、酒等等)。術後一兩天盡量以流質、半流質或柔軟一點的食物為主,再逐漸恢復成軟質飲食。 術後還要做定期追蹤,第一次的內視鏡追蹤會看傷口癒合狀況,若是癌症,未來半年要做一次胃鏡,檢查是否復發或有無新長的癌症。