在台灣,十個高齡者就有一人符合吞嚥障礙診斷,如何及早發現與預防,不退化到插鼻胃管?

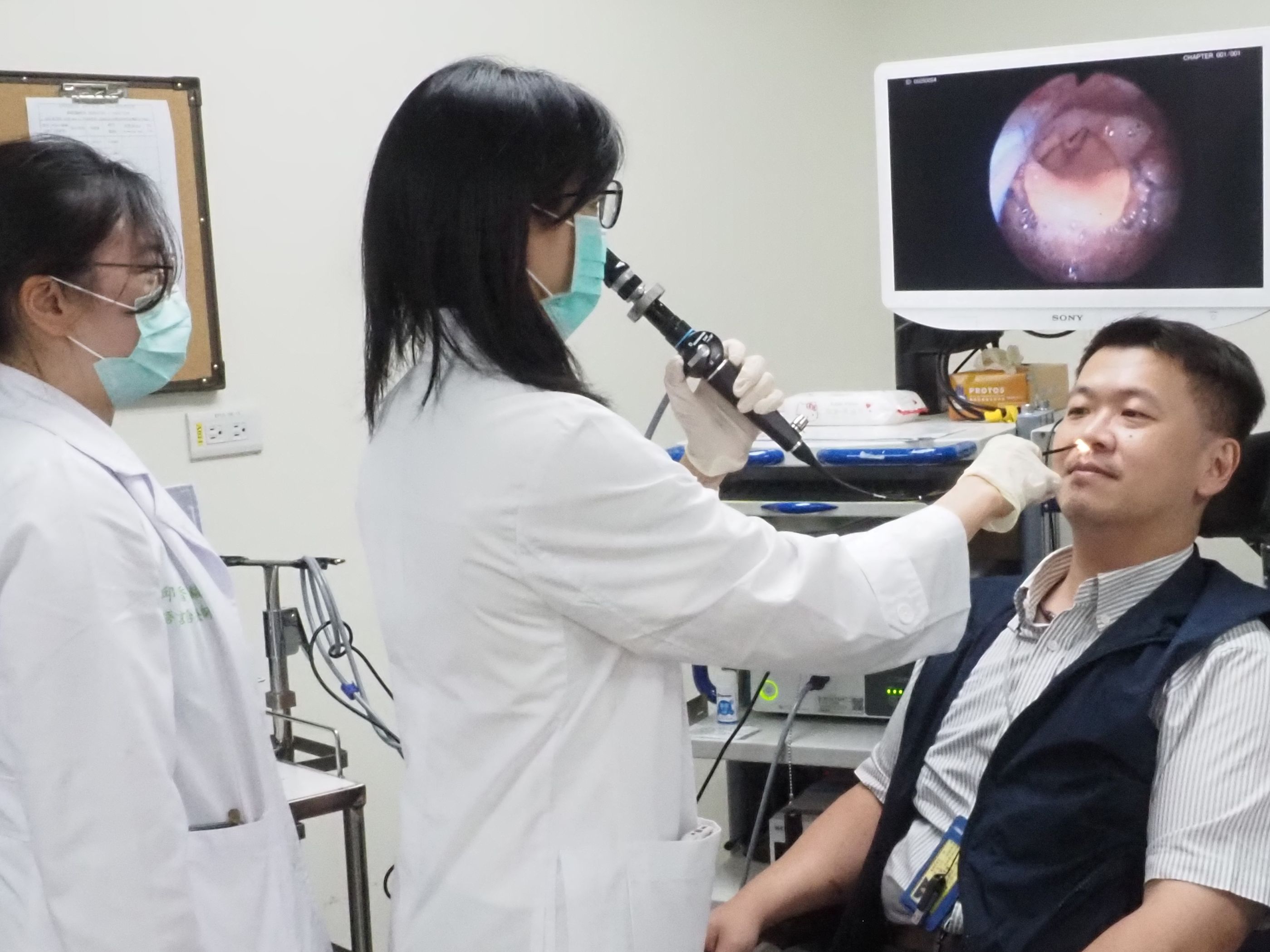
一支軟式內視鏡由80多歲陳奶奶的鼻腔探至咽喉上方,內視鏡畫面中,陳奶奶的食道入口、聲帶、氣管與會厭軟骨清晰可見。當陳奶奶吞下麵包,會厭遮蓋氣管與聲帶,在吞嚥瞬間保護呼吸道。
「和五年前初次就診比起來,阿嬤真的進步很多!」台大醫院耳鼻喉部主治醫師曾文萱手持內視鏡,盯著內視鏡影像說,食物不僅沒有淤積在舌根以及咽喉,會厭的保護機制也很有效,不會嗆咳。
其實五年前陳奶奶常常吞不了食物,為此進到曾文萱的診間接受內視鏡吞嚥檢查(FEES)。當時檢查發現食物易淤積在陳奶奶的食道口,曾文萱於是安排螢光透視吞嚥攝影(VFSS),以X光紀錄模擬食物的測試鋇劑從口腔、咽喉進入食道的吞嚥過程。
綜合兩項檢查,診斷結果指出陳奶奶的上食道括約肌無法有效地放鬆、打開。曾文萱解釋,上食道括約肌好比食道的拉門,若肌肉彈性疲乏、纖維化,就像「門榫的螺絲生鏽、拉門打不開,導致食物無法順利進入食道。」
吞嚥障礙成因多元,需層層檢查
為增加「拉門」的活動度、暢通食道入口,曾文萱在陳奶奶的上食道括約肌注射肉毒桿菌素,使肌肉放鬆。五年後陳奶奶再次來到耳鼻喉部門診,由內視鏡可見,食物至今仍能順暢地通過食道口。
而家人這次帶陳奶奶就診,是因她咀嚼食物許久卻遲遲不吞。由於吞嚥檢查結果正常,曾文萱綜合問診後建議,朝認知功能退化評估,因忘記吞嚥也會導致口腔期延長、食物滯留於口腔。
許多高齡者和陳奶奶一樣,進食過程出現障礙。根據本土研究,台灣12.8%的65歲以上長者,經評估有咀嚼吞嚥異常。「她的家人很有概念,」曾文萱指出,近年社會更看重咀嚼、吞嚥的退化治療,希望能不依賴鼻胃管,「靠自己吃到最後一口」。
舉凡進食時間拉長、反覆嗆咳,或進食後聲音改變、感覺喉頭有食物殘留等,人們對於咀嚼吞嚥障礙的徵兆變得更加敏感。
地方衛生局也與台灣咀嚼吞嚥障礙醫學學會合作,在醫療院所進行咀嚼吞嚥篩檢。由醫事人員透過量表評估高齡者吞藥丸、喝水的費力程度,並計時30秒,計算唾液吞嚥時喉結上下移動次數。
篩檢結果若疑似吞嚥障礙,患者將被轉介至耳鼻喉科進行內視鏡吞嚥檢查。好消息是,及早發現、及早介入,吞嚥退化還有機會改善,陳奶奶便是一例。

撤除鼻胃管有兩大門檻
但若身體與認知功能退化得太嚴重,已無法靠語言治療、外科手術改善時,仍然得靠鼻胃管或胃婁管進食,以維持營養,並避免食物掉落氣管引發吸入性肺炎。
壞消息是,鼻胃管留置三個月以上,或合併多重慢性疾病的患者,要成功撤除、恢復完全經口進食的困難性相對增加。即使2022年健保署提出「鼻胃管撤除獎勵計畫」,預計每年受惠人數高達一萬多人,實施三年來卻只有一、兩百人成功撤除。
門檻之一,即撤除與否的評估仰賴醫療團隊的經驗。
「目前沒有一套撤除鼻胃管的評估量表、check list,」曾文萱表示,咀嚼、吞嚥的過程極為複雜,需要綜合考量患者的吞嚥反射能力、舌頭和臉頰的肌肉力量、呼吸吞嚥協調性、牙齒咬合能力,甚至喉嚨上抬、食道擴張的狀態。
評估內容不僅細瑣、橫跨不同專科,個體臨床表現的差異也很大。這是臨床經驗整合不易、至今缺乏指引的原因。縱使醫療團隊做出撤除鼻胃管的決定,也非一勞永逸,事後依然要持續監測長輩撤管後的身體反應。
曾文萱說,有的長輩拔除鼻胃管後看似能夠正常進食,其實他的體力或感覺能力退化,「食物已經嗆到氣管,他也沒有咳嗽,這就是『靜默式吸入』。」摻著口腔病菌的異物不知不覺通過氣管、進入肺部,引發吸入性肺炎。
對於明顯缺乏進食意願,或已經重度失智的患者,撤除鼻胃管以後還可能面臨營養不良等問題,使照護變得更加艱難。所以,醫療團隊除了謹慎評估高齡者經口進食的能力,還需要觀察家庭成員能否提供充分支持。
從吞嚥評估到吞嚥訓練,每個環節都需要醫師、護理師、語言治療師和營養師跨專業團隊介入。高昂的醫療照護成本便成為撤除鼻胃管的第二道門檻。
非侵入式的治療也能恢復吞嚥肌耐力
安全撤除鼻胃管的挑戰不小,更突顯早期篩檢、吞嚥檢查及吞嚥訓練的重要性。
在台大醫院的語言治療室內,語言治療師邱香綾指導長輩Masako exercise—把舌頭前伸並使用唇齒含住,用力吞嚥口水,她解釋,這套動作能鍛鍊舌頭將食物後送至喉嚨的力量。其實吞嚥就是一種運動,只是多數人不曉得,邱香綾說,「我們腿沒力氣知道要去公園或走操場,喉嚨也一樣需要訓鍊。」
曾文萱將吞嚥障礙患者轉介給邱香綾,由她指導「健口操」(Oro-motor exercise,口腔與咽喉肌群強化)強化口腔及咽喉的肌肉群,或引導患者練習吞嚥策略,例如:憋氣吞嚥(Supraglottic swallow),先閉氣再吞嚥以保護氣管。
語言治療的核心並非只有單一運動,而是根據個別患者的吞嚥問題,調整「肌力訓練」、「動作協調」、「吞嚥姿勢」與「飲食質地」四大方向。
許多高齡者的主訴是「藥丸吞不好」,原因在於口腔動作控制及吞嚥協調變差,導致同時處理水與藥丸兩種不同質地時容易失敗,邱香綾比喻,「就好像向高齡者丟出兩顆不同大小、不同速度的球,可能接了一個、漏了一個,或甚至兩邊都接不好。」
一週上課一次,則是改善嗆咳的第一步。語言治療師會與患者設定共同目標,例如重拾「吃的樂趣」,激勵他們朝目標努力。
邱香綾說,愛吃芝麻粉的長輩因為口水分泌變少以及口腔動作控制、協調變差,食物難被黏合成「食糰」,就好比灑一把粉在喉嚨,容易嗆咳。
當她分析出吞嚥困難的原因,除了加強口腔肌肉協調與力量訓練,再加上調整食物入口的量、適時配水,長輩不必然要放棄所愛的食物。
台大醫院也依照國際吞嚥困難飲食標準(IDDSI),提供照顧者一套居家可使用的飲食質地測量工具,包括針筒、叉子與湯匙,照顧者便可配合醫師、治療師的指引備餐,幫助患者居家練習吞嚥。
光是吃一頓飯,就需要吞嚥一、兩百下。曾文萱表示,吞嚥一點也不簡單,就像跑馬拉松考驗神經反射、肌肉的協調性與耐力,有技巧地保養與訓練是維持吞嚥效率、吃到最後一口的關鍵。